Když přijde řeč na krevní cukr, hlavním aktérem při udržení jeho stabilní hladiny v krvi je slinivka břišní (pankreas). Pankreas je plochý orgán situovaný mezi dvanáctníkem a slezinou. Má endokrinní (hormonální sekrece) a exokrinní (sekrece enzymů) funkce. Endokrinní buňky jsou seskupeny v oblasti Langerhansových ostrůvků a sekretují inzulín a glukagon, které regulují hladinu krevní glukózy.
Více o enzymech pankreatu
Cukry patří k hlavním živinám pro naše tělo a správné fungování našich buněk a hlavně mozku. Když sníme jídlo bohaté na sacharidy, v žaludku a střevech dochází ke zpracování cukrů na glukózu, která prochází střevními buňkami do krevního oběhu. Ačkoli se glukóza nachází v krevním oběhu a v okolí buněk, ty ji nemohou využít jen tak. Glukóza nemůže vstoupit do buněk sama. K průchodu přes buněčné stěny potřebuje pomoc inzulínu, který produkuje pankreas. Inzulín proto funguje jako regulátor metabolismu glukózy v těle.
Co je diabetes typu II a jak vzniká
Nejprve si řekněme pár slov o glukóze a cukrech. Primárním zdrojem energie pro naše buňky je glukóza. Takto je naše tělo navrženo a preferovaným zdrojem energie pro buňky je krevní glukóza. Toto obzvlášť platí pro buňky, které mají vysoké energetické nároky, jako například mozkové buňky a svaly. Proto je pro naše zdraví velmi prospěšné, abychom buňkám poskytli to, co potřebují. Znamená to, že musíme konzumovat i sacharidy, a neměli bychom se výlučně zaměřovat na nízkosacharidové diety (Keto dieta – ano nebo ne). Takový přístup by totiž našim buňkám odpíral jejich primární zdroj potravy získaný přirozenou cestou. Pokud buňky nedostávají dostatečnou výživu, obzvlášť ty mozkové, nemůžeme očekávat, že budou optimálně fungovat a zabezpečovat všechny důležité tělesné funkce.
Odkud se bere glukóza? Glukóza je jednou ze složek sacharidů (cukrů). Když sníme potravinu bohatou na sacharidy, proces trávení začíná už v ústní dutině. Žvýkáním se potrava promíchává se slinami, které obsahují enzym nazývaný amyláza. Tento enzym začíná rozkládat komplexní sacharidy na jednodušší cukry, včetně glukózy. Když potrava prochází dále do žaludku a tenkého střeva, pokračuje další rozklad sacharidů pomocí enzymů pankreatu. V tenkém střevě se glukóza vstřebává do krve, odkud je transportována do buněk, kde slouží jako rychlý zdroj energie. A k tomuto transportu je potřebný inzulín.
Jak inzulin ovlivňuje hladinu cukru v krvi
Jakmile je glukóza z potravy vstřebána do krevního oběhu, tělesné mechanismy zaznamenají zvýšení hladiny krevní glukózy, což je signál pro pankreas k uvolnění inzulínu. Inzulín se dostává do krevního oběhu, zapadne do receptorů na povrchu buněk a tím se aktivují buněčné transportní mechanismy, které umožní glukóze proniknout přes buněčnou stěnu. Využitím glukózy z krevního oběhu dochází také k jejímu poklesu a pankreas zastavuje sekreci inzulínu. To je normální proces udržení optimální hladiny cukru v krvi.
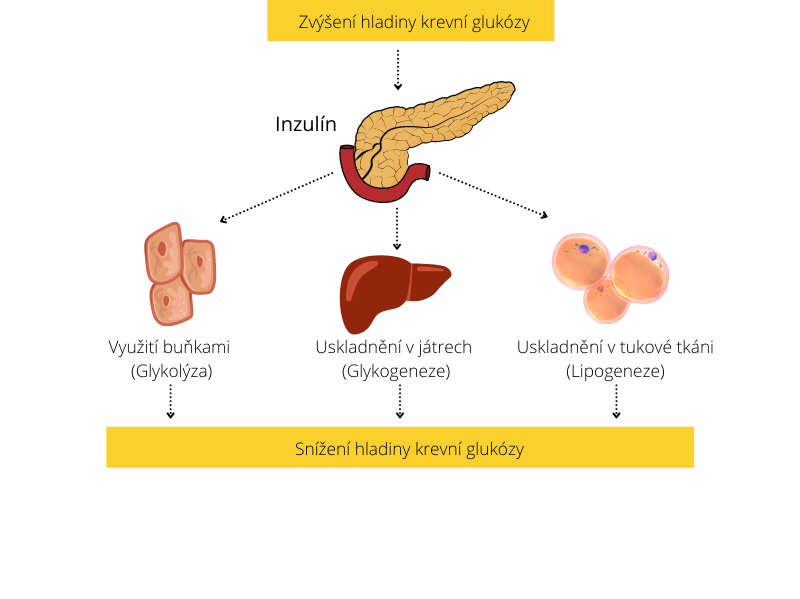
Avšak v praxi někdy věci nefungují optimálně. V případě trvale zvýšené hladiny krevního cukru se medicína odvolává na dvě podmínky:
-
Diabetes mellitus typu I se nazývá také inzulín-dependentní diabetes. Jedná se o autoimunitní onemocnění, při kterém pankreas neprodukuje žádný inzulín a je nutné spoléhat na inzulínové léky. Cukrovka typu I se vyskytuje u mladých jedinců, obvykle před 30. rokem života. Na tento typ zatím neexistuje lék.
-
Diabetes mellitus typu II se také označuje jako diabetes nezávislý na inzulínu a objevuje se u dospělých. Jedná se o metabolickou poruchu, která je důsledkem neschopnosti těla vytvářet dostatečné množství inzulínu nebo ho správně používat. 90 % všech onemocnění kategorizovaných jako diabetes je typu II. Vyskytuje se většinou u osob starších než 40 let.
A pro lepší představu prozkoumejte následující obrázek.
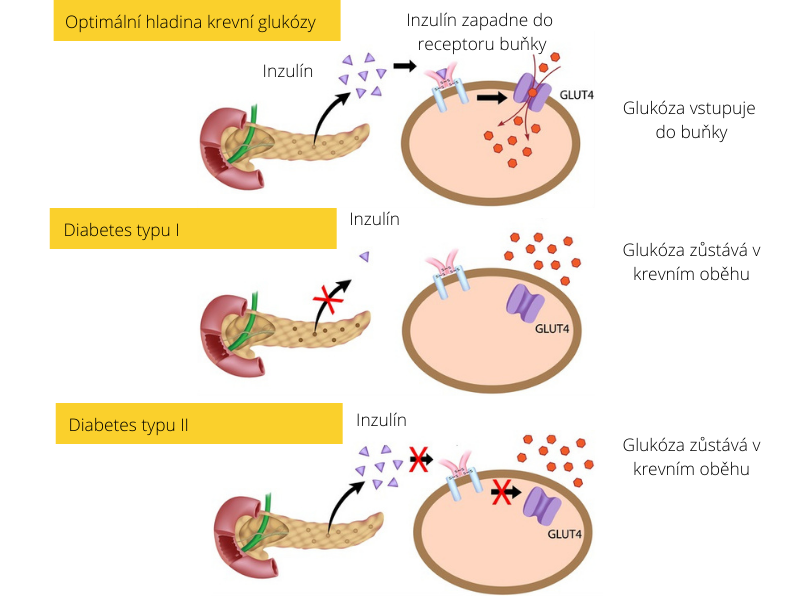
První obrázek prezentuje normální metabolismus krevní glukózy a zachování její stabilní hladiny. Po přijetí potravy s obsahem cukrů se zvyšuje hladina glukózy v krvi (krevní glukóza je znázorněna červenými kuličkami). Pankreas začíná sekretovat hormon inzulín (fialový trojúhelník). Inzulín se naváže na receptor na membráně buňky, čímž přichází signál do buněčného jádra a aktivují se buněčné transportéry, které umožňují vstřebat glukózu dovnitř buňky.
V případě diabetes mellitus typu I, pankreas neprodukuje inzulín a glukóza zůstává v krevním oběhu. Ačkoli je množství glukózy v krevním oběhu dostupné pro buňky, ty ji nedokáží bez inzulínu vstřebat dovnitř a využít ji jako zdroj energie. Hladina glukózy v krevním oběhu tedy stoupá.
V případě diabetes mellitus typu II, pankreas sice inzulín produkuje, ale receptory buněk na něj nereagují, hovoříme o inzulínové rezistenci. Inzulín nezapadne do receptorů na povrchu buňky a buňky nemohou vstřebat glukózu. Glukóza opět zůstává v krevním oběhu a buňky ji nemohou využít.
Rizikové faktory diabetu typu II
Diabetes má vzrůstající tendenci, můžeme dokonce hovořit o epidemii ve všech věkových skupinách v západních zemích. Tento trend je alarmující, jelikož se hranice věkové skupiny neustále snižuje, což odráží i množství literatury, ať už konvenční nebo alternativní, která je na téma diabetu k dispozici. Diabetes je pravděpodobně nejznámější endokrinní disfunkcí, která se vztahuje na trvale zvýšené hladiny krevní glukózy.
Diabetes typu dva se vztahuje na trvale zvýšenou hladinu krevního cukru, kdy pankreas neprodukuje dostatečné množství inzulínu nebo jsou buňky na inzulín rezistentní. Důvodem je obvykle životní styl se stravou, v níž převažují jednoduché sacharidy (sladkosti, bílý cukr, bílá mouka atd.) a trans-tuky (hydrogenované tuky jako např. margarín používaný v koláčích, koblihách, rychlém občerstvení a smažených jídlech). Dobrou zprávou je, že žádný jiný zdravotní stav nelze zvrátit tak snadno jako diabetes typu II.
A) Strava bohatá na cukry
Cukrovka je onemocnění, které se rozšířilo pouze za posledních 100 let. Strava našich předků nebyla založena na rafinovaném cukru. Nebyl jednoduše tak snadno dostupný a cukrovka prakticky neexistovala. Naším cílem je vědomě přizpůsobit svůj jídelníček tak, abychom zbytečně nezatěžovali pankreas produkcí inzulínu. Tajemství nespočívá v absolutním vyhýbání se sacharidům, ale klíčem je vědět, jaký druh sacharidu konzumujeme. Pokud budete své tělo krmit každé dvě hodiny nějakým jednoduchým sacharidem (monosacharidem), může to vést k nadměrné stimulaci pankreatu a snížení schopnosti těla správně reagovat na inzulín, což může přispět k rozvoji inzulínové rezistence a diabetu typu II.
B) Nedostatečná reakce buněčných receptorů na inzulín (inzulínová rezistence)
S vysokým příjmem jednoduchých cukrů ve stravě souvisí i náš druhý bod. Pokud každé dvě hodiny sníme malý sacharidový snack, pankreas je nucen vylučovat inzulín, aby optimalizoval množství glukózy, která stoupne v krevním oběhu. Tento mechanismus by se neměl dít příliš často, naše tělo není navrženo k zpracování velkého množství cukru v krátkém časovém období.
Příliš mnoho rafinovaného cukru a příliš často způsobuje přetížení pankreatu a dodávky inzulínu postupně začnou převyšovat potřeby organismu. A protože inzulín snižuje krevní glukózu, výsledkem je její rychlý pokles. A my opět saháme po něčem sladkém. Tento cyklus zvyšování a snižování hladiny krevní glukózy se nemůže točit donekonečna. Ale dokud nedojde k úplnému vyčerpání pankreatu, tělo má poslední ochranný mechanismus, něco jako vnitřní ruční brzdu, kterou zatáhnou samotné buňky.
Buňky jsou přetížené neustálým přísunem glukózy a nadměrným množstvím inzulínu, který je pankreasem vylučován v nadměrných dávkách. Aby se buňky chránily, začnou se chovat rezistentně. Receptory buněk přestanou na inzulín reagovat. Citlivost buněčných receptorů se snižuje, aby zabránily účinku inzulínu. Místo toho, aby buňky poslouchaly pokyny inzulínu a umožnily buněčným transportérům vstřebat glukózu do buňky, odmítají poslouchat jeho pokyny a cukr nechávají v krevním oběhu.
V tomto stavu je hladina inzulínu vysoká, protože pankreas je stále v hyperaktivním módu a produkuje více a více inzulínu. Hladina krevního cukru je také vysoká, protože buňky odmítají reagovat na inzulín a glukózu nevstřebávají. Tento stav se nazývá inzulínovou rezistencí.
C) Nedostatečné množství vylučovaného inzulínu
Tento stav se může projevit zejména u starších lidí s obezitou a sedavým životním stylem. Jejich pankreas stále vylučuje inzulín, ale ne v dostatečném množství ve srovnání s hladinou krevní glukózy nebo je inzulín vylučován s určitým časovým zpožděním.
Jak předcházet diabetu typu II
Určitě ano. A nejen to. Diabetes typu II je velmi snadno upravitelný. Pokud jsme pochopili mechanismus, kterým pracuje inzulín, jednoduchá logika nám říká, že musíme snížit příjem rafinovaných cukrů ve stravě a navrhnout si dietu s nízkým glykemickým indexem.
1. Zdravá strava a její vliv na diabetes typu II
Často slyšíme, že bychom měli konzumovat sacharidy s nízkým glykemickým indexem. Ale co to znamená? Glykemický index představuje zvýšení hladiny glukózy v krvi, ke kterému dochází po požití potravy. Všechny potraviny s obsahem bílého cukru a bílé mouky obecně patří k potravinám s vysokým glykemickým indexem. Jejich konzumace způsobí rychlé zvýšení krevní glukózy, rychlou sekreci inzulínu a následný rychlý pokles krevní glukózy.
Pokud hladina krevní glukózy náhle poklesne, můžeme zažívat příznaky zvýšeného pocení, pocity slabosti a bušení srdce. Pokud hladina krevní glukózy klesne pozvolna, větší efekt budeme pociťovat na úrovni funkcí mozku, například zmatením, problémy s řečí, rozmazaným viděním či bolestmi hlavy.
Jaké sacharidy mám tedy konzumovat?

Ne každý cukr je stejný. Monosacharidy, jako glukóza a fruktóza, jsou typy cukrů, které tělo dokáže velmi rychle zpracovat. Na rozdíl od složitějších sacharidů, tyto jednoduché cukry nepotřebují enzymy k tomu, aby se rozložily – procházejí přímo do krevního oběhu. Tento rychlý nárůst hladiny glukózy v krvi nutí pankreas k produkci inzulínu. Inzulín hraje klíčovou roli, protože pomáhá přesouvat glukózu z krve do buněk, kde se využívá jako zdroj energie.
Problém však nastává, když se konzumuje příliš mnoho jednoduchých cukrů, které se nacházejí v slazených nápojích, sladkostech a zpracovaných potravinách. Nadměrné množství glukózy v krvi způsobuje, že pankreas musí produkovat více inzulínu, aby udržel stabilní hladinu cukru. Nejprve se nadbytečná glukóza ukládá ve formě glykogenu v játrech a svalech, ale pokud jsou tyto zásoby plné, zbylá glukóza se přemění na tuky a uloží se v tukové tkáni. Tento proces vede ke zvyšování tělesné hmotnosti a může mít negativní důsledky pro zdraví, jako je inzulínová rezistence či dokonce cukrovka typu 2.
Z tohoto důvodu je důležité vyhýbat se monosacharidům a upřednostňovat komplexní sacharidy, které mají nižší glykemický index (GI). Tyto potraviny se štěpí pomaleji, což znamená, že glukóza se uvolňuje postupně, čímž se snižuje potřeba náhlého uvolňování velkého množství inzulínu. Výsledkem je stabilnější hladina cukru v krvi a menší stres na pankreas.
Jak poznám, že je potravina komplexním sacharidem s nízkým glykemickým indexem?
Komplexní sacharidy s nízkým glykemickým indexem (GI) jsou potraviny, které se v trávicím traktu štěpí pomalu, čímž se glukóza uvolňuje postupně do krevního oběhu, což pomáhá udržovat stabilní hladinu cukru v krvi. Buňky jsou adekvátně vyživeny a zároveň nezatěžujeme pankreas. Tyto potraviny lze velmi snadno rozpoznat podle následujících ukazatelů:
- V první řadě to budou potraviny, které jsou bohaté na vlákninu. Vláknina vždy zpomaluje vstřebávání cukru do krve, takže jde o sacharid s postupným uvolňováním. Pokud konzumujete zpracované a upravené potraviny, sledujte na etiketě údaj o vláknině. Potraviny s vysokým obsahem vlákniny obsahují 3 g a více na 100 g.
- Pokud potravina neprošla zpracováním, jako například ovoce, zelenina, luštěniny, bude mít pravděpodobně nízký glykemický index.
- Tato potravina neobsahuje rafinované cukry a mouku. Na etiketě potravin by se neměly vyskytovat názvy jako sacharóza, kukuřičný sirup, vysokofruktózový kukuřičný sirup, glukózový sirup, fruktózový sirup, dextróza, maltóza, invertní cukr, hnědý cukr, cukrová třtina. Tyto ukazatele směřují k tomu, že potravina pravděpodobně obsahuje rychlý cukr, který zatěžuje náš pankreas.
- Subjektivní pocit sytosti. Pokud jsme po konzumaci potraviny delší dobu sytí, pravděpodobně jsme snědli potravinu s nízkým glykemickým indexem, protože trávení a vstřebávání glukózy je pomalejší.
Není konzumace ovoce náročná pro pankreas?
Důležitou součástí udržování zdravé hladiny inzulínu je kromě stravy také pravidelná fyzická aktivita. Pohyb pomáhá zvyšovat citlivost buněk na inzulín, což přispívá k lepšímu zpracování glukózy a celkovému zdraví.
2. Jak cvičení pomáhá při kontrole diabetu typu II
Tělesná hmotnost je hlavním rizikovým faktorem diabetu typu II. Souvisí téměř vždy se stravou bohatou na sacharidy. Naše tělo má omezené zásoby cukru. Předpokládá se, že pouze 20 % přijatého cukru se může spálit nebo uložit jako glykogen v játrech. Zbývajících 80 % se bude konvertovat na triglyceridy a ukládat v tukové tkáni. Pokud buňky nedokáží využít glukózu z krevního oběhu, protože pankreas neprodukuje adekvátní množství inzulínu nebo jsou buňky na inzulín rezistentní, tělo začne tuto situaci kompenzovat uvolňováním triglyceridů z tukových tkání, čímž zatěžujeme kardiovaskulární zdraví a zvyšujeme hladinu LDL cholesterolu.
Žádný program pro diabetes není úplný bez vyváženého cvičebního programu. Zatímco většina lidí si myslí, že cvičení je způsob, jak snížit tělesnou hmotnost, cvičením se dá udělat mnohem více, včetně snížení inzulínové rezistence.
3. Přírodní doplňky na podporu regulace cukru v krvi
Každý doplněk je jen doplňkem. Samy o sobě nedokáží snížit hladinu krevní glukózy. Strava, tělesná hmotnost a aktivní pohyb jsou hlavními pilíři prevence nebo léčby.
- Vitamín C - užívání vitamínu C má prvenství v péči o naše zdraví. Pokud hovoříme o diabetu, vitamín C má příznivé účinky na metabolismus cukrů a tuků, snižuje hladinu LDL cholesterolu a triglyceridů v krvi.
- Ginkgo biloba: tato rostlina zlepšuje průtok krve v mozkových a periferních cévách. To je důležité pro diabetiky, kteří často trpí nedostatečným oběhem krve v periferních cévách.
- Gotu kola: podobně jako ginkgo, i gotu kola pomáhá při zhoršení mikrocirkulace v malých cévách, což je typický stav, který se vyvíjí jako komplikace cukrovky a je způsoben chronicky vysokou hladinou cukru v krvi. Snížená mikrocirkulace brání adekvátnímu zásobování periferních částí krví, živinami a kyslíkem.
- Gymnea sylvestre: tato ájurvédská bylina se v Indii používá po staletí ke snížení hladiny cukru v krvi.
- Reishi - je jednou z nejvíce klinicky zkoumaných medicínských a nutričních hub, které máme k dispozici. Je bohatá na fytosteroly, udržuje stabilní hladinu krevního cukru zlepšením využití krevní glukózy. Není však lékem na cukrovku. Žádná bylina nenahradí zdravý životní styl.
- Ashwagandha - je adaptogenní bylinou, která se dokáže přizpůsobit potřebám organismu. Pravděpodobně snižuje hladinu cukru v krvi prostřednictvím účinků na sekreci a citlivost buněk na inzulín.

Naším hlavním úkolem je poznat své tělo a jeho potřeby. Jen tehdy víme, čím budujeme své zdraví a čím si z něj ubíráme. Není nic důležitějšího než prevence před samotnou léčbou. Začít od stravy a pohybu není nic náročného ani nezvladatelného. Vše je otázkou naší volby.
Obsah web stránky je primárně zpracován podle názoru autora, pokud není citováno jinak. Informace jsou určeny pro osobní zájmy čtenáře, bez poznání anamnézy a kontraindikací individuálních podmínek čtenáře a nenahrazují standardní zdravotní péči. Žádná z informací této web stránky není určena a neměla by být považována za zdravotní poradenství. Prosím, konzultujte svůj zdravotní stav s lékařem předtím, než začnete jakýkoli léčebný program, a to zejména pokud jste těhotná, kojící nebo užíváte medikaci nebo se léčíte ze zdravotních problémů.